C’est un lieu clair et calme, sans fioritures, planqué derrière une porte cochère le long du boulevard des Maréchaux à Paris, avec tout juste une croix rose sur la devanture. Le 190 est un « centre de santé de sexuelle » qui s’adresse en priorité aux homosexuels. « C’est le seul lieu de ce genre en France, et sans doute en Europe », explique le médecin généraliste Michel Ohayon, son fondateur.
Clik here to view.
Si l’initiative, lancée en 2010, est louée dans le milieu médical, elle a d’abord déstabilisé l’administration. « C’est un lieu communautaire dans un pays crispé sur cette idée, où toute approche ciblée est considérée comme discriminatoire », poursuit le médecin. Le 190 est axé sur la prévention et le dépistage du sida et des infections sexuellement transmissibles (hépatites, syphilis, chlamydiae), les soins et le suivi. C’est l’un des rares lieux à proposer une prise en charge coordonnée (médecine générale, psychiatrie, dermatologie, psychosexologie) en dehors de l’hôpital. En 2013, 1 600 patients ont été pris en charge ici, dont 38 % de séropositifs.
Aujourd'hui, les relations avec les tutelles se détendent, parce qu’en matière de santé publique l’utilité du 190 est incontestable : « Nos patients viennent par le bouche à oreille, explique Michel Ohayon, par le réseau sexuel parisien, un tout petit monde à l’intérieur de la population homosexuelle, qui est au cœur de l’épidémie du sida. »
En 2012, selon les dernières données de l’Institut national de veille sanitaire (INVS), il y a eu 6 400 découvertes de séropositivité, dont 42 % chez des « hommes ayant des relations sexuelles avec les hommes » (HSH), un drôle de vocable pour désigner un groupe un peu plus vaste que les homosexuels, qui englobe des hommes ayant aussi des relations sexuelles avec les femmes. L’épidémie est aussi très active dans les populations migrantes venues d’Afrique subsaharienne, des hétérosexuels hommes et femmes, souvent nés à l’étranger (38 % des nouveaux cas). Mais dans ce groupe, l’épidémie reflue grâce à un dépistage ciblé, mais surtout, pour les personnes qui sont suivies, grâce à l’accès aux trithérapies dans les pays d’origine.
Clik here to view.
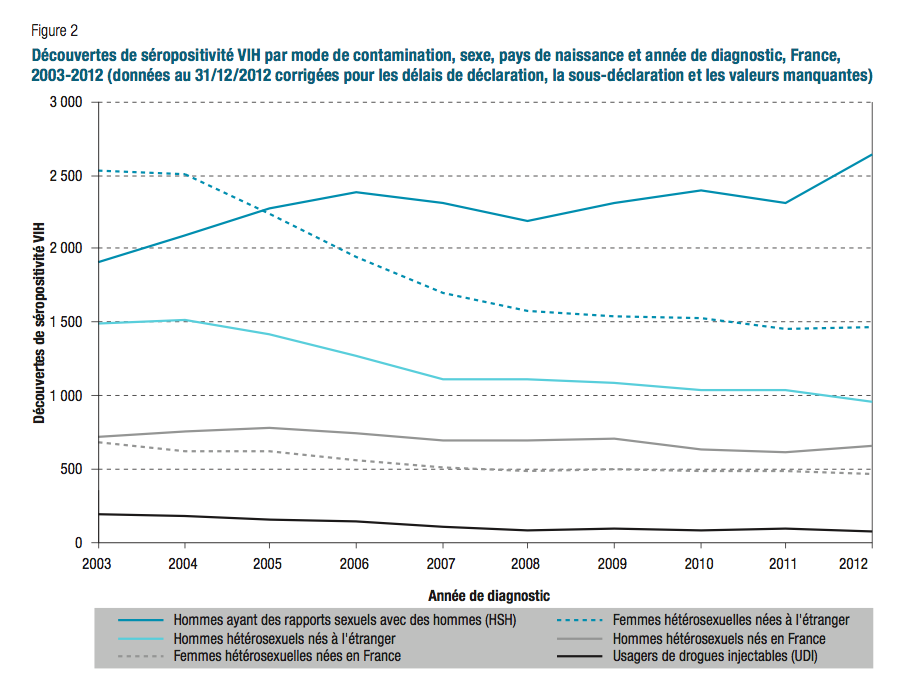 © info-découverte-sida
© info-découverte-sidaElle progresse en revanche dans la population homosexuelle (voir le graphique ci-dessus), et plus précisément dans un groupe très restreint d’homosexuels à la vie sexuelle très active, aux partenaires multiples, ceux « fréquentant des établissements de convivialité gays parisiens ». Dans ce groupe, le virus est endémique : 17,7 % de ces hommes sont porteurs du virus du sida. À la différence des populations migrantes, ce sont des hommes qui n’ont généralement pas de difficultés d’accès aux soins. Mais toutes les études montrent un relâchement dans le port du préservatif. C’est la politique de prévention qui est en échec, parce qu’elle n’a pas su s’adapter aux découvertes scientifiques récentes qui bouleversent la représentation du sida. « On a manqué quelque chose avec le Tasp », reconnaît Michel Ohayon.
Le Tasp (pour Treatment as prevention) est l’un des derniers miracles des trithérapies. Elles ont d’abord transformé une épidémie meurtrière en une maladie chronique, et « même en un traitement chronique, car la plupart des personnes porteuses du virus ne sont pas malades, elles ont une espérance de vie proche de la population générale, peu d’effets secondaires », explique le professeur Patrick Yéni, chef du service des maladies infectieuses à l’hôpital Bichat à Paris et président du Conseil national du sida.
Mais ces médicaments sont aussi susceptibles d’enrayer l’épidémie. Cela se murmure depuis le début des années 2000 dans la communauté scientifique et chez les homosexuels les mieux informés : chez les séropositifs sous traitement, le virus peut devenir indétectable dans le sang. Le risque de transmission devient alors presque nul.
En 2008, cette hypothèse est confirmée par l’étude suisse de Bernard Hirschel. Mais elle a été menée seulement auprès de la population hétérosexuelle. Elle ouvre une perspective majeure, et désormais bien réelle : la possibilité pour une femme séropositive d’avoir un enfant. Elle permet aussi aux couples stables hétérosexuels sérodifférents (l’un est séropositif, l’autre séronégatif) d’abandonner le préservatif, avec l’aval d’un médecin. La récente étude européenne Partner parue au printemps 2014, a apporté les premiers éléments scientifiques probants pour les homosexuels : elle a suivi pendant deux ans 1 140 couples sérodifférents, dont 40 % d’homosexuels. La plupart ont eu des rapports sexuels non protégés. Il n’y a eu aucune transmission du virus.
La France a d’ores et déjà pris en compte ces résultats en recommandant de mettre immédiatement sous traitement toutes les personnes contaminées (auparavant, la trithérapie était administrée à partir d’un certain taux de virus dans le sang) : « Le bénéfice n’est pas individuel, mais collectif, explique le Pr Patrick Yéni. Il est parfaitement prouvé que des personnes bien traitées ont une possibilité de transmettre le virus extraordinairement faible, de l’ordre de 6 %. » Le traitement protège donc de 94 % des transmissions, un taux comparable à l’efficacité du préservatif, évaluée selon les études entre 80 et 95 % (en raison d’un mésusage, des déchirures, glissements, etc.).
Face à cette révolution thérapeutique, « les médecins sont restés longtemps hésitants, certains le sont encore, explique Michel Ohayon. Est-ce qu’on peut le dire ? Est-ce qu’on ne risque pas de remettre en cause la prévention par le préservatif ? C’est ce qui est arrivé, parce que le message est resté flou ». Les associatifs eux-mêmes étaient divisés, comme le raconte Gabriel Girard, sociologue dont les recherches portent sur le monde associatif de la lutte contre le sida. « L’augmentation des rapports non protégés remonte à la fin des années 1990. Act up a fait des campagnes très virulentes pour dénoncer ces comportements. Aides a au contraire choisi d’avoir une approche alternative de réduction des risques, qui s’appuyait sur des actions de terrain. Le débat était passionnel. Aujourd’hui, les points de vue se rapprochent. »
Act up, qui traverse de grandes difficultés financières, a largement abandonné ses positions intransigeantes sur le préservatif et admis le Tasp. Pour l’association Warning, née d’une scission d’Act up, « il manque un discours : dépistez-vous, traitez-vous, et vous pourrez avoir une sexualité normale. Le Tasp est plus efficace que le préservatif. C’est un discours puissant, capable de faire tomber les discriminations sociales et sexuelles contre les séropositifs », explique Olivier Jablonski, membre fondateur de Warming. Pour Aides, « le Tasp est un droit, mais tous les séropositifs ne le savent pas, certains médecins sont réticents, selon Christian Andreo, directeur des actions nationales à Aides. Et cela complexifie beaucoup le discours de prévention ». La représentation du sida et de ses risques s’en trouve en effet bouleversée : « J’explique aux séronégatifs qu’ils doivent d’abord se méfier des séronégatifs, raconte Michel Ohayon, car 70 % des contaminations sont le fait de séropositifs qui viennent tout juste d’être contaminés et ne le savent pas. Certains séronégatifs, les mieux informés, ne couchent plus qu’avec des séropositifs sous traitement. »
Une nouvelle avancée thérapeutique, toute récente, vient encore compliquer les choses. L’Organisation mondiale de la santé vient de rendre de nouvelles recommandations qui proposent d’élargir l’offre de prévention pour les homosexuels à la Prep, le traitement pré-exposition : aux États-Unis et, de manière très encadrée, au Québec, les homosexuels séronégatifs qui ont des rapports non protégés peuvent prendre une bithérapie, le traitement Truvada, pour se protéger.
L’étude scientifique Iprex, présentée à la Conférence internationale sur le sida qui s’est achevée le 25 juillet à Melbourne, montre que le Truvada diminue le risque de transmission de 40 %. « Avec la Prep, les séronégatifs deviennent enfin maîtres de leur prévention », se félicite Georges Sidéris, de l’association Warning. Pour lui, ce traitement préventif s’adapte à « la réalité de la vie sexuelle, où il y a des périodes de risque au cours desquelles le Truvada peut être indiqué. Avec ces traitements, on redonne de la liberté ». L'association Warning, la plus revendicative sur le sujet, dénonce la frilosité des autorités sanitaires, des « blocages moraux qui rappellent la mobilisation des lobbies conservateurs contre la légalisation de la pilule contraceptive pour les femmes ».
Mais la Prep divise aussi la communauté homosexuelle : « Cela a réveillé un débat moral très fort », explique le sociologue Gabriel Girard. Il vit au Québec, et il raconte que « dans le milieu homosexuel, on parle de ‘Truvada whores’, les salopes du Truvada. Dans la pratique, le recours à la Prep est marginal, adapté à des situations de prise de risque particulières. Il y a aussi une réticence à prendre un traitement préventif aussi lourd ».
À Paris, Michel Ohayon en prescrit dans le cadre du programme expérimental Ipergay. Il décrit ainsi le patient type pour lequel la Prep est une moyen de prévention efficace : « Un homme jeune, mal à l’aise avec son physique, qui a des rapports sexuels parfois non protégés dans des conditions qu’il ne contrôle pas – par exemple lorsqu’il est alcoolisé – et le vit très mal. » Mais le préservatif reste selon lui le plus adapté et le plus efficace pour la grande majorité des homosexuels qui ont des rapports sexuels avec des inconnus.
En France, Aides et Warning ont déposé un dossier à l’Agence nationale de sécurité du médicament pour obtenir une autorisation du Truvada. Ce médicament, qui coûte 520 euros la boîte de 30 comprimés, sera-t-il reconnu comme un traitement préventif et éventuellement pris en charge par la Sécurité sociale ? « La collectivité doit-elle payer pour un traitement de confort ? s’interroge le professeur Patrick Yéni. Il y a des arguments forts de santé publique. Cela reste une décision politique. Une chose est sûre : on ne peut pas raisonner avec des arguments moraux. »
A lire aussi sur le blog de Tuxicoman : Dieudonné – Le Mur disponible en torrent